10 000 abonnés sur Twitter !
Nous sommes très heureux d’annoncer avoir atteint le seuil des 10 000 abonnés sur Twitter.
Nous souhaitons remercier, très sincèrement, tous et toutes pour votre fidélité et votre intérêt.
Ce cap est l’occasion de revenir sur notre aventure sur les réseaux sociaux depuis de nombreuses années, qui s’est ensuite structurée jusqu’à donner lieu à une authentique politique éditoriale ainsi que la création d’une offre spécialisée de formations à destination des professionnels et des établissements de santé.
C’était le 5 avril 2011 : la Chambre de Commerce et d’Industrie de Mont-de-Marsan dans le département des Landes (où le siège social de Pilar est domicilié), nous conviait à une matinée autour de la découverte de Twitter. Salle comble. L’intervenant, très efficace, présente en quelques diapositives les caractéristiques de ce réseau totalement inconnu pour nous, et élargit sa présentation aux thématiques du suivi de réputation, des « bad buzz », des statistiques via les raccourcisseurs d’URL etc … Nous comprenons alors que l’outil peut être utile au développement de notre société, sans cependant nous attendre encore à tout ce qu’il nous apporterait en plus.
Car, à l’époque, la première raison de notre intérêt pour les réseaux sociaux est purement … commerciale. Pilar n’avait pas encore 3 ans, et le casse-tête de la gestion d’un BFR * croissant - caractéristique de toute nouvelle entreprise - faisait que la question du budget publicité et communication était des plus serrées. Nous décidâmes donc de nous lancer dans l’aventure, dans un but premier essentiel : nous aider à faire connaître (et donc à vendre) nos sessions de formation. Comme le disent les livres savants de marketing : la barrière à l’entrée est extrêmement faible (tout le monde peut aller sur Twitter et cela ne coûte rien), alors pourquoi ne pas essayer ? Pas de flux de trésorerie négatif : cela ne nous coûterait que le temps que nous y passerions.
Nous voilà donc lancés : création du compte (simplissime et très rapide @Pilar_Institute), fixation de la ligne éditoriale. Si nous n’étions pas très pratiquants des réseaux sociaux, nous savions au moins une chose : les grands principes de notre politique de communication, quel que soit le support, doivent être clairs, homogènes, constants et respectés. Nous fixâmes donc un objectif général global : sur un marché de niche (la formation en aide au pilotage des établissements de santé), pour se démarquer des autres acteurs, c’est l’image d’experts du métier et du secteur que nous devions rechercher. Concrètement, nous n’avions pas encore les moyens de produire nos propres contenus, mais nous pouvions réaliser une veille régulière et appropriée, ce qui permettra de commencer à nous faire connaître. Par ailleurs, dans un monde où les médias insistent plus sur le noir que sur le blanc, sur le sensationnel au détriment de l’analyse, nous nous positionnâmes volontairement comme positifs, neutres, courtois et dans le respect de tous (ce qui inclut aussi nos clients et, autant que possible, le droit d’auteur). Par ailleurs, l’objectif n’étant pas d’être repérés comme des « journalistes » mais bien comme des spécialistes de notre métier, notre revue ne serait pas exhaustive, ni critique, mais bien ciblée, voire technique.
La suite de nos actions se résume alors ainsi : les jours ouvrables est tweetée une revue non exhaustive du web ; des « promotions » de nos programmes de formation sont émises mais avec parcimonie. Et tout au long de ces huit années, pas d’incidents de communication à signaler, l’assurance que nos principes de base sur Twitter sont adéquats même si améliorables … et la découverte d’un monde en soi.
Alors, pour résumer en quelques points ces années sur Twitter, et sur les autres réseaux sociaux que nous avons investi (Facebook et LinkedIn), voici ce qui nous vient à l’esprit :
Des réseaux sociaux … et des outils qui vont nécessairement avec
Pilar a commencé sa présence sur les réseaux par Twitter. Avec plus de 10 000 abonnés à ce jour, 14 000 tweets émis, plusieurs interactions avec la twittospère et l’inscription dans de nombreuses listes, ces résultats n’auraient pas été possibles sans l’utilisation conjointe d’autres outils. Par exemple, pour élaborer notre revue quotidienne, nous utilisons « Google alertes » avec, à ce jour, près de 150 combinaisons que nous recueillons et sélectionnons quotidiennement. Soucieux d’évaluer (ah ! la mesure) l’impact et l’adaptation de notre TL, nous sommes passés par le raccourcisseur d’url de Google (goo.gl) aujourd’hui disparu, recourant depuis à bitly.com, ce qui nous permet de mieux cerner et suivre les intérêts de nos abonnés. Nous restons toujours surpris (positivement et négativement), même après toutes ces années, par les statistiques et résultats non payants issus de ces applications qui suivent à la trace de la navigation et du profil des internautes.
Un autre outil majeur : Hootsuite. Dans un monde où l’information est en continu, difficile de paraitre tout à fait professionnel quand les tweets sont émis « par paquet », en fonction de la disponibilité de celui ou celle qui les crée. Par sa fonctionnalité de programmation, Hootsuite (auquel nous avons recours depuis les tout premiers mois), nous a permis d’être à la fois plus sereins et sans doute plus qualitatifs dans notre manière de diffuser les informations. Nous programmons nos tweets en fin de journée pour le lendemain ou le matin pour la journée à venir. Nous pouvons alors retrouver et nous consacrer à nos activités normales, et au passage les plus alimentaires !
Nous suivons ensuite sur smartphone le bon déroulement de la TL programmée et les éventuelles réactions (auxquelles nous répondons toujours d’une manière ou d’une autre), avec parfois certes un décalage dans nos réponses. Pour l’instant, cette possible désynchronisation n’a pas entraîné de réaction négative. Par ces outils, nous passons environ 1h-homme par jour pour alimenter et suivre nos comptes de réseaux sociaux (Twitter, mais aussi Facebook et LinkedIn).
Le plus important, c’est le contenu
Voilà le Graal que connait tout community manager : les réseaux sociaux numériques, c’est d’abord la mise à disposition de contenu, si possible original (au sens où il n’existe pas ailleurs) et à valeur ajoutée (cela doit apporter quelque chose au lecteur). L’aspect « influenceur » (très important, bien sûr) ne peut venir que dans un second temps, surtout pour un compte institutionnel (vs. personnel) comme le nôtre.
Oui, mais voilà : comment créer du contenu sans en avoir les moyens (plus exactement le temps) ? C’est Nicolas Pène (@nico_pn), brillant et charismatique coach toulousain qui, part un bel après-midi ensoleillé d’un beau restaurant de sa ville, nous a soufflé la solution : quand on parle en 280 caractères, surtout pour relayer des articles, résumer dans une accroche un ou deux points-clés dudit article, c’est aussi de la création de contenu. Nous postons donc toujours nos tweets de la même manière : quelques mots « personnels » avec une idée force, le lieu en hashtag, le titre de l’article et le lien. Cette pratique a un impact très important : nous lisons TOUS les articles que nous mettons sur notre TL, et EN ENTIER. L’image commerciale d’expertise recherchée passe aussi par la qualité et la fiabilité de notre transmission, même en quelques caractères. Car la pratique montre que les titres des articles ne sont pas toujours conformes à leur contenu …
Ceci explique la plus grande partie de notre temps passé sur les réseaux sociaux. En développement d’une création propre plus étoffée (nous avons ouvert un blog mi-2014 sur notre site et avons rédigés plusieurs études originales), nous avons entre-temps créé une nouvelle rubrique : le #pilarbesttweet de la semaine passée.
La boucle est alors bouclée : le contenu créé par une entreprise est avant tout son propre site internet, et nous sommes assez convaincus qu’il ne peut pas y avoir de comptes de réseaux sociaux efficaces sans un site web développé.
Une bonne manière de faire de la veille, avec la découverte de sujets déterminants
Notre pratique quotidienne de Twitter, puis de Facebook et de Linkedin à partir de 2012, a eu plus que des répercussions commerciales. A dire vrai, ces dernières sont peut-être la moindre des choses que nous ayons obtenue. Fondamentalement, depuis le départ nous vivons notre présence sur les réseaux sociaux comme un laboratoire et un lieu d’observations et d’expérimentations. Laboratoire, car nous y comprenons que la communication évolue très rapidement et profondément avec ces technologies désormais acquises. Et dans le milieu hospitalier qui est le nôtre, nous pouvons suivre l’émancipation d’un phénomène désormais majeur : le patient expert. Ce point bouscule véritablement les relations entre les personnes et les soignants, sans que ces derniers ne sachent toujours comment s’y prendre. L’apparition du SIDA dans les années 1980 avait vu la constitution de groupes de patients revendiquant un rôle dans la manière de faire face à la maladie, tant d’un point de vue individuel que collectif. Dans les années 2000, c’est l’apparition d’internet qui a suscité les blogs, sites spécialisés ou entre patients, les partages d’expériences ou d’informations. Les réseaux sociaux sont aujourd’hui le troisième pied de ce triangle qui voit l’affirmation irréversible du patient comme sujet actif, détenteur d’un savoir propre et communicant. Sans notre pratique de Twitter nous ne l’aurions pas vu.
Outre cette thématique, nos sujets de découvertes et de recherche sont facilités : intelligence artificielle, santé mobile, e-santé, tourisme médical, big data, « démocratie » participative … sont autant de domaines qu’il nous aurait été difficile de percevoir dans un autre cadre.
De belles rencontres IRL, sources d’inspiration et d’échanges pour toutes nos activités
Loin d’être un paradoxe, le social étant la raison d’être et de fonctionner de Twitter en particulier, plusieurs échanges virtuels ont donné lieu à des rencontres IRL (In-Real-Life, que l’on pourrait traduire par en-face-à-face-autour-d’un-bon-café-ou-déjeuner). Et c’est toujours la remarque d’Evelyne Pierron (@evepie), médecin et consultant en pharmacovigilance qui le résume le mieux cela à nos yeux : les meilleurs contacts sur les réseaux sociaux sont souvent des contacts qui, même sans Twitter, auraient donné lieu à de très bonnes relations réelles. Nous avons pu approfondir lors de dîners - toujours très agréables - par exemple la notion de patients experts avec les formidables Catherine Cerisey (@cathcerisey) et Giovanna Marsico (@giomarsi), la communication digitale et l’aventure d’une start-up innovante avec Julien Artu (@JulienArtu) et @MyHospiFriend, la culture à l’hôpital et les projets patients en ARS avec Isabelle de Rosa (@encorse1), last, but not least, le gigantesque univers des applications mobiles, notamment iPhone, iOS et autres langages émergeants avec Guillaume Sempé (@gsempe) (qu’il soit chaleureusement remercié pour les nombreux conseils avisés qu’il nous a donnés dans ces domaines et sur Twitter, dont il est un des utilisateurs-influenceurs historiques). D’autres sont venus et restés encore (@hopitaltrend, @MarcGozlan, @LionelREICHARDT, @MarieBurnier, @Demesmay_capio, @francisjubert, @DSirmtCom …), les clins d’œil avec les institutionnels aussi (@laFHF, @FHPMCO, @ANAP_Sante, @SanteAquitaine, @SMPS_national, @Hospimedia…) et les établissements (@chdax, @CHCoteBasque, @Hopitaux_Unige, @RESEAUCHU … ) soulignant le caractère social inaliénable de Twitter, rendant la question de l’authenticité primordiale, aussi bien pour les individus que pour les entreprises.
Un bilan très positif, qui enrichit notre expertise sur l’information de gestion
Oui, nous sommes très satisfaits de notre parcours et de notre expérience sur Twitter lors de ces dernières années et ne pouvons imaginer nos activités sans ce média aujourd’hui. Cela nous a permit en particulier d’ouvrir nos activités et nos prestations à la communication externe des établissements de santé, pas encore tout à fait prêts à des comportements si différents sur ces médias. Satisfaction aussi de voir que nos principes de départ sont plutôt solides : même si cela nous fait sans doute perdre un peu de notoriété, notre posture de neutralité (nous ne communiquons aussi très peu sur nos missions clients ou nos relations partenaires, par souci de discrétion et volonté de confiance), de tempérance et de bienveillance ont probablement évité bien des soucis possibles.
Et même si Twitter existait depuis plusieurs années avant que nous n’y débarquions, nous avons le sentiment, un peu naïf et désuet, d’être montés dans le train en marche de l’Histoire. Et c’est tout cela que nous poursuivrons, en essayant de faire mieux !
* BFR : Besoin en Fonds de Roulement
Nathalie L’Hostis, directrice de Pilar
Mise à jour le 29 novembre 2019 (première publication le 10 avril 2015
Suite à notre expérience et à nos missions, nous avons créé une offre de formation inédite, en session de courte durée, sur les réseaux sociaux pour les professionnels et établissements de santé. Nous vous invitons à les découvrir ici
- Se connecter pour publier des commentaires




















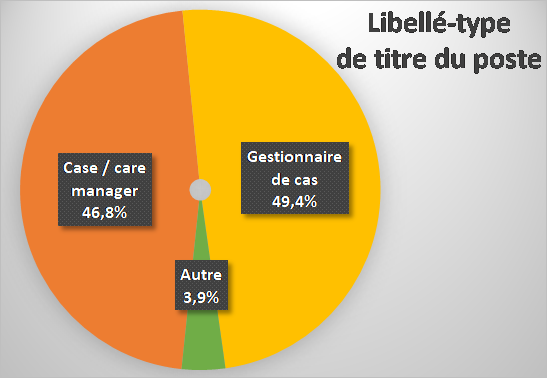
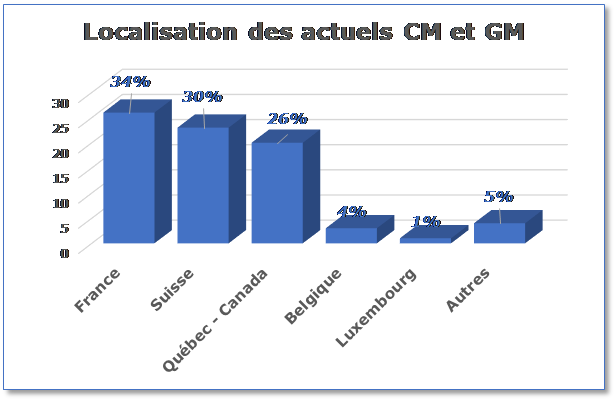
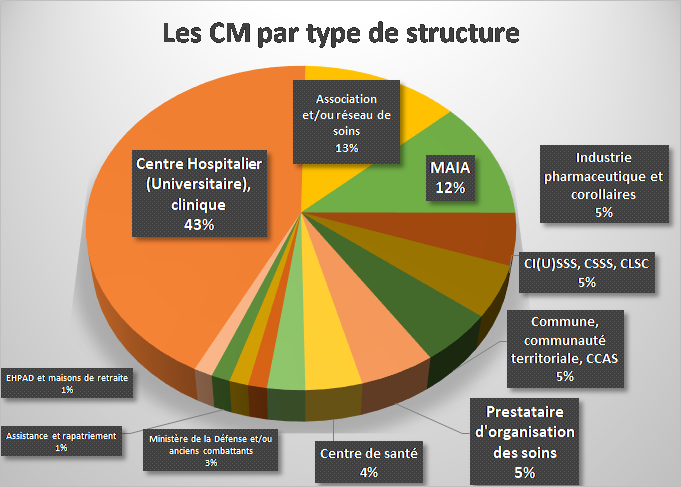
 … Avec une géolocalisation certaine
… Avec une géolocalisation certaine