Qui sont les case managers et gestionnaires de cas hospitaliers sur LinkedIn ?
Pour un meilleur confort de lecture, nous vous invitons à télécharger ce post (au format pdf).
Un récapitulatif des abréviations utilisées dans ce document se trouve en dernière page. Elle est complétée des références utilisées pour réaliser le présent document et de liens complémentaires.
Alors qu’elle tiendra dans quelques semaines sa grande conférence annuelle[1] à Las Vegas, avec plusieurs milliers de participants attendus des quatre coins du monde, et qu’elle vient de renouveler son conseil d’administration – entièrement féminin -, la Case Management Society Of America[2] fait figure de repère et fêtera l’année prochaine ses trente ans. Une simple recherche sur LinkedIn, célèbre réseau social du monde professionnel, avec les mots-clés « case manager » et le filtre « Hôpitaux et centres de santé » ne donne pas moins de 119 180 profils au 29 mars 2019. La même requête complétée d’un filtre supplémentaire « profil en français », aboutit à un infime sous-groupe de 116 profils…
Force est de constater, en dehors de ces premiers chiffres, que le métier de « case manager hospitalier » (on parlera aussi de « gestionnaire de cas ») n’est pas des plus connus, notamment en France, mais a fort à gagner à l’être. Telle est du moins notre conviction depuis de nombreuses années, tant la problématique de la coordination de des prises en charge des patients, dans un environnement complexe aux multiples intervenants, ainsi que des besoins qui se chronicisent et à envisà moyen et long terme, rendent la thématique opportune.
En tous les cas, voici la question que nous nous sommes posée : comment identifier les profils et les missions des case managers exerçant aujourd’hui en établissement hospitalier ou en structure sanitaire francophone ? Peut-on les dénombrer, comprendre leur parcours et relever des points communs entre eux ? Certains hôpitaux ou quelques pays se dégagent-ils en ce qui concerne cette fonction émergente ? Existe-t-il des formations particulières pour faire ce métier ?
Nos activités, en particulier de formation, nous ont amenés à proposer déjà depuis plusieurs années des repères pour comprendre ce métier, ce que nous ferons dans la première partie de la présente analyse. Nous poursuivrons ensuite notre étude par l’explication de notre méthode pour répondre aux précédentes questions et livreront enfin nos résultats, et nos éventuelles suggestions.
Qu’est-ce que le case management dans le domaine de la santé ?
Une fonction qui nait aux Etats-Unis
Comme son nom l’indique, le case management (ou « gestion de cas » pour des termes francisés), trouve son origine en pays anglo-saxon, aux Etats-Unis. Il s’agit[3] d’une méthode d’accompagnement à destination de personnes individuelles (patient, enfant, assuré, professionnel en recherche d’emploi…) permettant de gérer des questions diverses, souvent complexes.
Pour mieux comprendre les buts recherchés et les principes d’intervention, penchons-nous sur la genèse de son histoire, déjà longue puisqu’elle remonte à la deuxième moitié du XIXème siècle. Les Etats-Unis connaissent leur grande période d’accueil d’émigrés : pour la seule entrée par New York, le point de contrôle d’Ellis Island verra le passage de 12 millions de personnes entre 1892 et 1954. Des besoins divers, nouveaux et d’ampleur se posent, et pour y répondre est organisé en 1863 dans l’Etat du Massachussets un « Board of Charities » qui crée les premiers services sociaux et sanitaires à destination des nouveaux arrivants.
Les techniques et les organisations se perfectionnent, jusqu’à voir l’inscription du travail social au répertoire des méthodes dans les années 1920.
Une autre étape poussée par la Grande Histoire va renforcer le recours à ce type de modèle de prise en charge avec dans la décennie 1940 le retour de nombreux soldats polytraumatisés, tant d’un point de vue locomoteur que psychique. Le pays est déjà caractérisé par une fragmentation et une hyperspécialisation de son offre hospitalière et soignante. Or les blessés - dont les besoins nécessitent de nombreux disciplines médicales et paramédicales - ainsi que leur entourage, ont du mal à identifier les professionnels et les établissements le plus adaptés à leurs cas. Dans le même temps, les effectifs à prendre en charge sont très importants, aboutissant à un manque d’efficacité du système et à une augmentation des dépenses, alors même que le contexte économique est fragile.
Cette situation amène à recourir au case management, dont le principe essentiel sera de désinstitutionnaliser les patients, par une méthode d’accompagnement de retour et de maintien à domicile.
Les raisons qui contribuent au développement du case management
Les raisons du développement du case management depuis plusieurs décennies sont toujours d’actualité : l’hyper-spécialisation du système de santé rend difficile sa compréhension et l’orientation des patients. La grande richesse de l’offre de soins la rend complexe et finalement peu synthétisable et connue pour le grand public. De plus, l’allongement de la durée de la vie entraîne un nombre croissant de patients, aux profils multipathologiques, à la complexité médicale et sociale importante et sur une durée non plus épisodique et courte mais chronique.
De ces deux premiers points résulte un constat de cloisonnement et de communication partielle entre les institutions, illustré par un langage commun réduit voire inexistant.
Les objectifs politiques d’optimisation voire de réduction des dépenses renforcent la contrainte sur la maîtrise des activités et de leur coût direct, et mettent donc en lumière les intérêts du case management.
Ces faits ne sont pas nouveaux, assez corollaire des spécificités sociales et sanitaires des Etats-Unis, si bien que c’est très officiellement en 1974 (il y a donc plus de quarante-cinq ans !) qu’apparait l’appellation « case manager ».
Une proposition de définition
Inspirés par les excellentes présentations et le contenu complet du dossier de Santé Mentale de mars 2017[4], nous invitons à retenir comme caractéristique que le case management est un processus spécifique permettant de gérer les questions complexes relevant de l’action sociale, de la santé, du handicap, des assurances, voire de l’éducation. Dans un processus interactif, systématique et coopératif, il a pour but de mettre en œuvre des prestations de qualité répondant aux besoins individuels, afin d’atteindre de manière efficiente les objectifs et résultats convenus.
Le case management requiert une coopération interprofessionnelle et institutionnelle. Il respecte l’autonomie des patients et évite de « gaspiller » les ressources de l’environnement du patient et dans les services de soutien.
Quels rôles et quelles missions pour le case manager ?
Le case manager a pour fonction principale de définir précisément et conjointement l’objectif du suivi, puis d’accompagner la personne tout au long du circuit d’intervention.
En lien avec la gestion de projet, le case manager va définir avec la personne un objectif précis à atteindre.
Il va planifier dans le temps, aider à la mise en œuvre et coordonner les différentes actions nécessaires à l’atteinte de cet objectif.
Outre la réalisation de missions qui relèvent de son domaine de compétences, le case manager doit surtout garder une vision d’ensemble du processus d’accompagnement afin d’assurer une coordination et une collaboration efficientes des différents acteurs.
Quatre fonctions parallèles et cumulatives correspondent à ses interventions :
Le portier (Gate keeper ») :
En cas de besoins de soins ou autre, le patient prend contact avec le case manager. Le case manager, en retour, adresse le patient aux médecins et aux spécialistes du réseau ou les plus adaptés.
Le courtier (« Broker ») :
Le case manager organise, planifie et coordonne l’ensemble des prestations cliniques, médico-sociales, sociales etc… selon les besoins et les objectifs fixés.
La défense (« Advocacy ») :
Le case manager s’assure que traitements et procédures sont faits. Il a un rôle de soutien et défense du patient auprès des tiers (payeurs, entourage, professionnels…) et de sa communauté (milieu du patient).
Le soutien (« Coaching ») :
Le case manager soutient le patient dans son cheminement, en s’appuyant éventuellement des techniques cliniques ou psychologiques.
On notera ainsi que le case manager n’a pas, à strictement parler, un rôle de réalisation d’actes de soins auprès du patient. Il ne saurait non plus être, au vu de ses fonctions, confondu avec les Infirmiers en Pratiques Avancées (IPA), appelés aussi Infirmiers Praticiens Spécialisés (IPS), notamment dans la possibilité pour ces derniers de prescrire et de réaliser des actes techniques. D’ailleurs, comme nous le confirmerons dans les résultats de notre recherche, tous les case managers ne sont pas des infirmiers, loin s’en faut.
Notre démarche et nos choix méthodologiques
Une recherche à partir de LinkedIn, premier réseau social professionnel mondial
A la différence de certaines catégories professionnelles (comme les médecins, les sages-femmes, les kinésithérapeutes…), le métier de case manager hospitalier, aussi identifiable sous le vocable de gestionnaire de cas, ne fait l’objet d’aucun recensement particulier, hors adhésion volontaire auprès d’une société savante, type CMSA ou Netzwerk Case Management suisse[5], ces dernières ne communiquant en général pas leur annuaire. Souhaitant cependant les repérer plus finement, d’autant que les case managers anglophones sont bien présents sur le web, nous avons eu l’idée d’approcher leur situation en utilisant les réseaux sociaux professionnels.
En la matière, LinkedIn fait office de référence, particulièrement en zones anglophones, mais progressivement sur d’autres territoires également.
Pour faire un bref rappel historique, LinkedIn a été lancé aux Etats-Unis en 2002 (depuis plus de 16 ans, donc, ce qui fait une antériorité intéressante à l’heure d’internet), puis s’est progressivement développé à l’international. Il existe de nombreuses déclinaisons, notamment en Europe, où la version française a été lancée en 2008, face au concurrent de l’époque Viadeo. Avec près de 400 millions de profils revendiqués dans le monde, LinkedIn est désormais bien connu et utilisé par les cadres et les dirigeants d’entreprises privées mais aussi publiques. Autre intérêt de taille : LinkedIn permet de repérer les profils francophones. Notre étude relève ainsi des professionnels en France, Suisse, Belgique ou au Québec, ce qui enrichit véritablement la connaissance du parcours, de la formation et des compétences de ces professionnels hospitaliers.
Comme nous l’aborderons lors de l’analyse des résultats, LinkedIn n’est pas sans limite ni biais. Outre les questions de sécurité et d’utilisation des données (qui ne sont pas dans le champ de discussion de notre étude), la construction même du réseau repose sur l’inscription volontaire et le niveau de détail et de justesse des informations communiquées par chaque professionnel ne donnent pas lieu, aujourd’hui, à des contrôles circonstanciés.
Dit autrement, tous les cadres d’un secteur ne sont pas inscrits sur ce réseau, loin s’en faut. Et ceux qui y sont inscrits ne sont peut-être pas représentatifs de leur catégorie, car leurs motivations à être présents sur LinkedIn induisent les informations qu’ils donnent d’eux-mêmes et de leur carrière. Dans une démarche de recherche de poste, l’on aura tendance à bien décrire ses diplômes et qualifications, ce qui n’est pas forcément le cas lorsqu’on s’inscrit pour faire de la veille ou s’informer sur le parcours des uns et des autres. Notre analyse tiendra compte autant que possible de cet aspect déclaratif, des informations pas toujours à jour et de la non exhaustivité.
Des critères de repérage sur la triple caractéristique « Case Manager / Gestionnaire de cas », « Hôpitaux et centres de santé, « Profil en français »
Parmi les fonctionnalités de LinkedIn, l’une d’entre elles consiste à formuler des requêtes pour établir des listes de profils selon certains critères.
Ainsi, chaque personne inscrite peut aller à la rubrique « Personnes » et remplir des zones de recherche comme les noms, prénoms, lieu, niveau de responsabilité, secteur d’activité etc… Les requêtes peuvent donc possiblement porter sur l’ensemble des 400 millions d’inscrits.
Des recherches par mots-clés (isolés ou expression) sont aussi disponibles.
LinkedIn restitue sous forme de listes les résultats, en les présentant selon 3 niveaux :
- Les relations de 1er et 2ème niveaux sont présentées en premier, avec profils entièrement visibles
- Les relations de 3ème niveau sont présentées ensuite, avec la possibilité de lire tout ou partie du profil, mais avec des modalités d’entrée en contact réduites
- Les autres relations sont présentées sous forme anonyme (les noms et prénoms ne sont pas donnés) et les profils sont partiellement ou totalement invisibles.
La condition pour la restitution et l’accès à ces informations réside aussi dans la souscription d’un compte Premium, c’est-à-dire payant (pour notre part, 21,99 € par mois).
Nous avons réalisé nos requêtes le 26 mars 2019, avec comme modalités :
Mots-clés : « Case manager » ou « Care manager » ou « Gestionnaire de cas »
Secteur : « Hôpitaux et centres de soins »
Profil : en français
Sur ce dernier point, ce qui est ciblé est la langue déclarée par l’utilisateur (quand bien même il rédige son profil dans une autre langue). C’est pourquoi, nous avons retraité essentiellement cette partie, car des profils identifiés n’étaient manifestement francophones. Ils ont été exclus de notre analyse.
Notre manière de rechercher a permis de constituer un groupe de case managers et de gestionnaire cas, actuellement en activité sur cette fonction, ou qui l’ont été mais qui ont évolué soit vers d’autres métiers (à la coordination des soins en particulier), soit vers un autre secteur. Ainsi, cette étude permet d’identifier qui est ou qui a été case manager, dans une logique d’approche par parcours, et non pas par poste actuel.
Nous avons procédé à des contrôles : certaines erreurs de secteur ont été relevées (la qualité de l’employeur montre, par exemple que la personne n’exerce manifestement pas en milieu hospitalier) et nous ont amené à exclure certains profils préalablement listés.
Parmi les informations que nous avons recueillies, nous nous sommes intéressés :
- A la localisation des établissements (et non pas des professionnels, qui peut être différente) dans lesquels exercent les case manager hospitaliers
- Aux diplômes déclarés (en nombre et en niveau)
- Aux écoles, universités et centres de formation déclarés
- A la date d’entrée dans le poste actuel
- A la première date d’entrée dans un poste professionnel, stage de longue durée et apprentissage inclus.
- Au sexe
Pour les diplômes, nous n’avons retenu que ceux correspondant aux études supérieures après le baccalauréat et ceux relevant d’un Ordre professionnel (infirmier, kinésithérapeute...). Les dates d’entrée dans le poste actuel nous ont permis de calculer une « ancienneté » dans le poste et sur l’ensemble du parcours. Cet indicateur n’est pas le calcul de l’ancienneté au sens strict du terme, puisque nous n’avons pas pris en compte les possibles interruptions de contrats ou de parcours. Il s’agit d’une indication sur la date de démarrage professionnel. Les analyses de ce chiffre seront par ailleurs nuancées, car les inscrits sur LinkedIn n’indiquent pas toujours l’ensemble de leur carrière. Par convention, lorsque le parcours mentionne un seul poste (l’actuel, le plus souvent), nous avons considéré que la date d’entrée dans le poste actuel est la même que la date d’entrée dans la vie professionnelle. C’est le cas pour les jeunes diplômés.
Concernant le genre, cette information n’est pas donnée par LinkedIn. Nous l’avons déduite, profil par profil, essentiellement en fonction du prénom, voire de la photo. Toute interrogation ou doute a été enregistré sous la dénomination « non identifiable ».
Lorsque ces champs ne sont pas renseignés, nous n’avons pas retenu ces profils.
Les restitutions sont strictement anonymisées et faites de manière à ne pas identifier les professionnels, de quelque manière que ce soit, pour respecter les conditions d’utilisation de LinkedIN et les droits attachés des inscrits sur ce réseau en matière de données personnelles, quand bien même le profil est sciemment public. Ces principes expliquent que pour les petits effectifs – qui rendent les profils identifiables -, nous utiliserons des vocables tels que « autres » ou seulement des pourcentages.
Nos résultats
Les case managers hospitaliers francophones sont très peu nombreux sur LinkedIn
Comme nous l’avons mentionné en introduction, lorsque l’on interroge LinkedIn avec le terme « Case manager » en « Hôpitaux et Centres de Santé », 119 077 résultats en termes de profils de personnes sont identifiés. Il s’agit de case managers et gestionnaires de cas actuels ou qui l’ont été par le passé. Mais si l’on ajoute la condition linguistique, à savoir « langue du profil : français », l’on obtient… 116 personnes.
Plusieurs motifs, non mesurables, peuvent expliquer ce grand écart : un réflexe moindre pour les professionnels francophones de s’identifier sur LinkedIn, une description encore non homogène de la fonction, ou probablement plus simplement, une réelle confidentialité de ce métier encore donc bien en émergence.
Nous avons donc réalisé une deuxième requête avec le terme « Gestionnaires de cas », qui a aboutit à 109 profils. Nos contrôles de cohérence nous ont par ailleurs amenés à revoir ces deux échantillons, certains profils étant en doublon, révélant de possibles erreurs de choix de secteurs, d’idiome réel voire de dénomination de métiers.
Selon nos estimations, le nombre de case managers, care managers et gestionnaires de cas hospitaliers francophones sur LinkedIn est de 123, dont 77 exerçant présentement cette fonction.
D’un point de vue strictement mathématique, la taille très réduite de l’échantillon invite à ne pas extrapoler et à remettre en perspective toute utilisation et à procéder à des commentaires prudents.
Les grandes caractéristiques de profil

Où sont les hommes ?
Le métier de case management et de gestionnaire de cas hospitaliers est très largement exercé par les femmes avec près de 8 sur 10 occupés au.
Ce pourcentage est plutôt homogène que l’on prenne les professionnels en poste actuellement (82% vs. 18%) ou ceux qui le furent par le passé (76% vs. 24%).
Des prises de poste récentes …
Pour les case managers hospitaliers actuellement sur ce type de fonction, leur arrivée est plutôt récente, puisque la médiane calculée d’ancienneté à leur poste est de 2,5 ans.
69 % sont là depuis moins de 5 ans. Les profils plus anciens (au-delà de 10 ans) sont rares, voire très rares (6 %).
Cette première mesure semble confirmer l’émergence de cette fonction dans les étabissements francophones.
… mais des professionnels avec de l’expérience
Les CM hospitaliers ont déclaré un début d’activité depuis 13,2 ans en médiane et 14,5 ans en moyenne. Une partie importante (21%) a même plus de 20 ans de carrière. Quelques groupes se distinguent : l« juniors » jusqu’à 7 ans d’ancienneté avec près d’un professionnel sur 4, puis les 12-17 ans d’ancienneté avec 1 professionnel sur 3. En recoupant avec l’ancienneté dans le poste, le case management à l’hôpital semble connaître deux pratiques : soit une prise en charge par des professionnels aguerris, soit de jeunes à l’occasion de création de poste de cette fonction nouvelle.
Des noms de postes pas uniformes …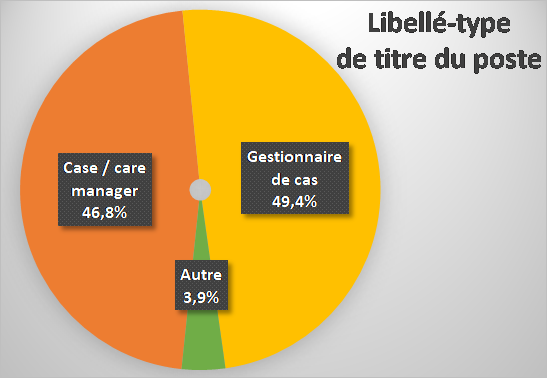
Les versions anglaises et françaises se talonnent dans les intitulés des postes actuellement occupées, avec une légère avance pour la mention « Gestionnaire de cas » (49%) par rapport aux formules « Case » ou « Care manager » (47 %).
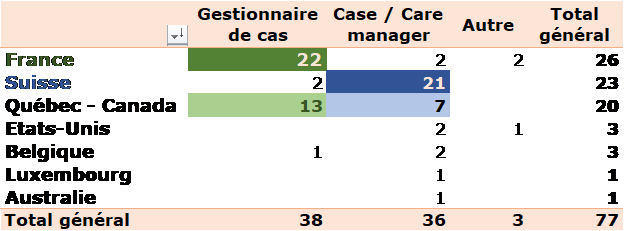 … Avec une géolocalisation certaine
… Avec une géolocalisation certaine
Des particularismes nationaux semblent exister. Ainsi, la France utilise quasi-exclusivement (85% des postes) le terme de gestionnaire de cas, alors que la Suisse libelle très majoritairement les siens en case ou care manager (91 %). Le Québec, et quelques provinces du Canada, ont une pratique plus mitigée avec une prédominance cependant pour la terminologie en français (65 %).
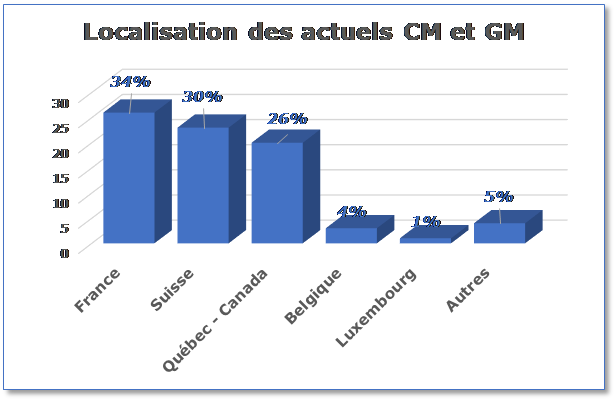 … Et une avance de la Suisse
… Et une avance de la Suisse
En effectifs, la France compte légèrement plus (26) de CM que la Suisse (23), suivie de près par la québéco-canadienne (20). La quatrième place, assez lointaine (4) est occupée par le groupe Belgique - Luxembourg. Si l’on considère la population et l’offre de soins, la Suisse fait montre d’une fréquence bien plus importante de ce type de professionnels que la France en particulier. Nous verrons ci-dessous que le CHU Vaudois (Lausanne) et les Hôpitaux Universitaires de Genève font figure de locomotive en la matière.
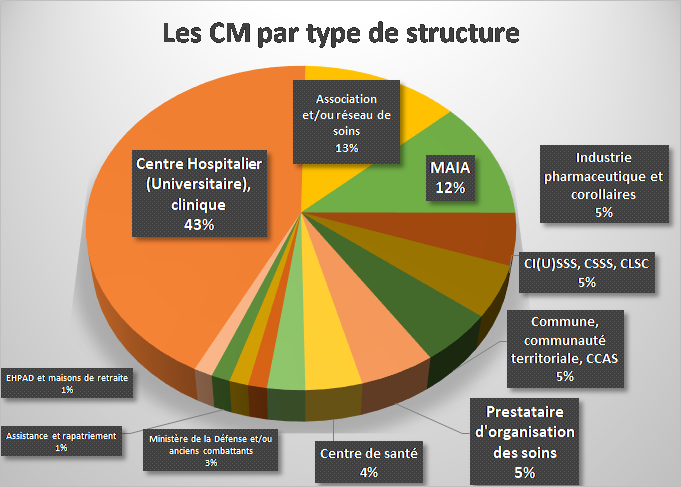 Des structures diverses, dont certaines particulièrement volontaristes…
Des structures diverses, dont certaines particulièrement volontaristes…
Si les case managers actuels peuvent intervenir pour des structures très diverses (filière de soins à domicile ou en ville, associations, prestataires organisateurs de soins…), ils se retrouvent pour une majorité d’entre eux (68%) soit en établissement hospitalier (plus d’un cas sur 4), soit en association, soit réseaux de soins (13%), soit en structure exclusivement française : les MAIA (12%). Nous y reviendrons ci-après. A eux seuls, le CHUV de Lausanne enregistre 10 profils (soit 13 % du total !) et les Hôpitaux Universitaires de Genève 6 (soit 8%).
Des profils soignants, mais pas seulement
Les infirmiers, ergothérapeutes, psychomotriciens et kinésithérapeutes concentrent effectivement les 2 tiers des postes de case managers. Les profils de type travail social et assistance sociale viennent au second rang avec plus d’un poste sur 10. La sphère administrative (6%) et la filière psychologique (4%) complètent ce tableau assez diversifié.
Nos premières suggestions
Pour conclure, il nous semble que le cas français des MAIA résume bien les principes et les attentes autour du case management. Ainsi, choix réalisé en France depuis 2008 au travers de la Caisse Nationale de Solidarité pour l’Autonomie (CNSA), MAIA[6] signifie « Méthode d’action pour l’intégration des services d’aide et de soins dans le champ de l’autonomie ». Selon les indications publiées sur le site de la CNSA, 98% du territoire français est couvert par 352 dispositifs.
Cette méthode cherche à associer tous les acteurs engagés dans l’accompagnement des personnes âgées de 60 ans et plus en perte d’autonomie et de leurs aidants grâce à une démarche d’intégration des services d’aide et de soins. Pour cela, trois mécanismes sont utilisés : la concertation, le guichet intégré et la gestion de cas.
Nous avons souhaité évoquer ce dispositif et restituer de façon explicite les propos de la CNSA, car cela nous parait bien illustrer cette fonction. Ainsi, le gestionnaire de cas est placé sous la responsabilité du pilotage MAIA. Il intervient à la suite du repérage des situations complexes par le guichet intégré. Il réalise à domicile l’évaluation multidimensionnelle, définit le plan de service individualisé (PSI), planifie le recours aux services et assure le suivi de la personne. Pour les personnes âgées en situation complexe, le gestionnaire de cas met en œuvre un suivi intensif au long cours (y compris pendant les périodes d’hospitalisation). Il est l’interlocuteur direct de la personne, du médecin traitant, des professionnels intervenant à domicile et devient le référent des situations complexes.
Il existe même une vidéo[7] que nous vous recommandons, conçue par la MAIA du territoire havrais et la CNSA, qui explique les missions du gestionnaire de cas.

Abréviations
CM Case Manager
CNSA Caisse Nationale de Solidarité pour l’Autonomie
GC Gestionnaire de cas
IPA Infirmier.e en Pratiques Avancées
IPS Infirmier.e Praticiens Spécialisées
Posté le 1er avril 2019 par Nathalie L'Hostis
Pilar est spécialisée dans la formation, le conseil et le recrutement en contrôle de gestion et aide au pilotage hospitalier. Nos programmes sont spécialement conçus pour vous accompagner sur ces sujets. Nous vous recommandons particulièrement dans cette optique nos programmes suivants, spécialement conçus pour les organisations innovantes et au bénéfice tant des patients que des établissements :
"Le case manager : un nouveau métier pour gérer efficacement les parcours des patients »
« Comment élaborer un chemin clinique ? »
« Découvrir la Récupération Rapide ou Améliorée Après Chirurgie » RRAC / RAAC
Le présent article a été réalisé à titre gracieux et ne fait l’objet d’aucun commerce pécuniaire sous quelque forme que ce soit. Il est librement mis à disposition, téléchargeable gratuitement sur notre internet, sans contrepartie sauf celle relative au droit d’auteur. Toute utilisation et communication doit faire mention de « Auteur: @Copyright Pilar (www.pilar-institute.com) ». Sa méthodologie et les données utilisées sont conformes aux dispositions réglementaires relatives à la garantie de l’anonymat, à la conservation et aux droits de modifications et de rectifications, et aux chartes des bases utilisées. Pour toute question, vous pouvez nous écrire à contact@pilar-institute.com
Pour une meilleure lecture, un récapitulatif des abréviations utilisées dans ce document se trouve en dernière page. Elle est complétée des références utilisées pour réaliser le présent document et de liens complémentaires.
[2] http://www.cmsa.org/about-cmsa/
[4] Santé mentale, n°216 « Case management en santé mentale », mars 2017
https://www.santementale.fr/boutique/acheter-dossier/case-management-en-sante-mentale.html
[5] http://www.netzwerk-cm.ch/
[7] CNSA : « Un gestionnaire de cas, c’est quoi ? » ; https://www.youtube.com/watch?v=3w7cYJAmnAI
- Se connecter pour publier des commentaires








